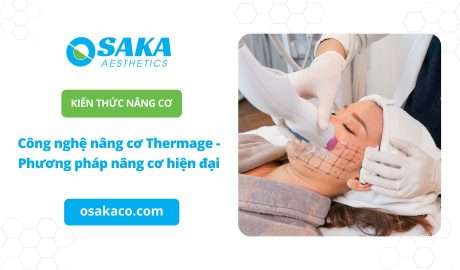
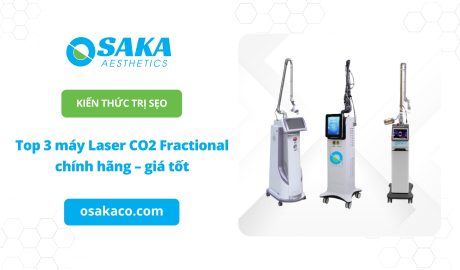
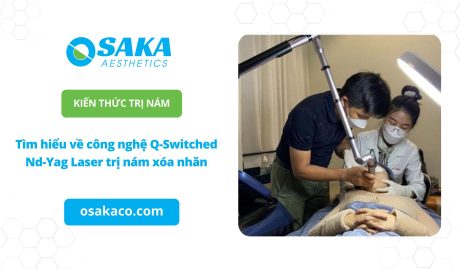
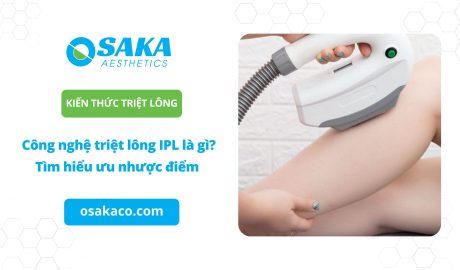
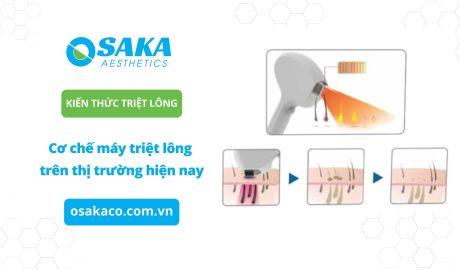
Kiến thức thẩm mỹ làm đẹp
Chuyên mục tổng hợp đầy đủ các kiến thức thẩm mỹ giúp bạn hiểu rõ hơn về thị trường ngành thẩm mỹ, các kiến thức điều trị thẩm mỹ và cập nhật mới nhất các công nghệ làm đẹp. Để từ đó chọn lựa được cho cơ sở của mình dòng máy thẩm mỹ phù hợp áp dụng vào việc vận hành cơ sở hoạt động kinh doanh spa, thẩm mỹ viện, bệnh viện, phòng khám… được hiệu quả nhất. Tìm hiểu thêm